Starte ein Gespräch mit dem andiBot
⚠️Use the red translate button above to chat in your native language⚠️
Durchsuche meinen gesamten Blog nach
autobiographischer Blog 🇩🇪 andi D.🎵
von Andi · Veröffentlicht · Aktualisiert

Die geschätzte Lesezeit beträgt 53 Minute(n)
Diese Seite nach Begriffen durchsuchen:
Der Blick von meinem Krankenbett in der Wachstation der Kardiologie im Klinikum Südstadt Rostock
Am 14. Januar 2020 hatte ich zwischen 19 und 20 Uhr zwei Ohnmachten (Synkopen) innerhalb einer Stunde. Die zweite Ohnmacht, die ich im Sitzen ohne körperliche Anstrengung erlitt, war zwar kurz, aber so heftig, dass ich Todesangst bekam und meine Frau bat, nein anflehte, den Rettungsdienst zu rufen. Eher untypisch für mich als ehemaligen Krankenhaus- und Arzt-Verweigerer.
Es dauerte eine gefühlte Ewigkeit, bis der Rettungsdienst eintraf. Ich dachte schon, die kommen nicht. Aber da standen sie dann im Wohnzimmer, die zwei Sanitäter und wunderten sich wohl, warum ich da saß und nicht ohnmächtig auf dem Boden lag.
“Was ist denn passiert?”, fragten sie mich. “Hatte zwei Ohnmachten”, antworte ich noch etwas benommen. “Wie, in die Hose gemacht?”, fragte einer der Sanitäter etwas herablassend. Ich etwas schockiert über die scheinbar missverstandene Antwort: “Nein, zwei Ohnmachten innerhalb einer Stunde gehabt”. Na, das kann ja was werden, dachte ich so bei mir. Die glauben wohl, ich bin ein Hypochonder, bilde mir die Ohnmachten nur ein.
Vielleicht tue ich den beiden Sanitätern Unrecht, aber ich hatte das Gefühl, dass sie sich über mich lustig gemacht haben. Sie haben auch nur Blutdruck gemessen, der war zu diesem Zeitpunkt, zwanzig Minuten schätzungsweise nach der zweiten Ohnmacht, normal. Sie meinten noch, ich hätte doch lieber den kassenärztlichen Notdienst anrufen sollen. Irgendwie wollten sie mich nicht mitnehmen. Sie meinten, man glaube ihnen in der Notaufnahme bestimmt nicht, dass ich ein Notfall bin.
Aber in meiner Todesangst bin ich zu Fuß zum Rettungswagen gegangen, mit meinem Rucksack, einer Jacke, die ich noch überzog und einer Kappe.
Im Rettungswagen spürte ich schon wieder eine beginnende Ohnmacht und schwankte zur Liege. Dort wurde ich erstmal mit dem Monitor verkabelt, bekam Sauerstoffschläuche in die Nasenlöcher und wurde festgeschnallt. Auf dem Monitor wurde meine Herzfrequenz von nur 36, also eine Bradykardie dokumentiert, das EKG stellte einen AV-Block 3. Grades fest und die Sanitäter entschieden sich, einen Notarzt hinzuzuziehen. Ich merkte auch, dass sie die Sache nun ernst nahmen und sich nicht mehr über mich lustig machten.
Die Notärztin traf auch ziemlich schnell ein und verordnete als Akutbehandlung gegen den niedrigen Herzschlag und drohenden Herzstillstand Atropin. Nachdem sich mein Sinusrhythmus durch das Atropin stabilisiert hatte, ging die Fahrt los Richtung Klinikum Südstadt, ohne Notärztin aber mit Blaulicht und Martinshorn an Kreuzungen. Ich war erstaunt, wie schallgeschützt es in solch einem Rettungswagen (RTW) ist.
Die etwa 12 Kilometer lange Fahrt, so glaubte ich wahrzunehmen, ging über die Stadtautobahn und nach etwa zehn Minuten Fahrt wurde ich in die Notaufnahme des Klinikums Südstadt geschoben und landete dort in der Kabine 8, ganz links außen, nachdem ich “umgebettet” und an den dortigen Vitaldatenmonitor angeschlossen wurde.

Klinikum Südstadt in Rostock auf der Rückseite der Multimedia-Chipkarte
Hier sollte ich die nächsten sieben Stunden auf einer harten, unbequemen Liege und interessanter Geräuschkulisse verbringen.
Sofort betreute mich ein Arzt, stellte mir Fragen und machte sich Notizen. “Oh, Sie haben ja eine ganz schöne Knoblauchfahne”, sagte er. Ich: “Knoblauch ist doch sehr gesund, pustet die Adern durch.” Er: “Na, wenn man dran glaubt.” Oder war es die Notärztin, die das vorher im Rettungswagen äußerte? Ich bin mir nicht ganz sicher, stand ja irgendwie noch unter Schock. Die Antwort fand ich auf jeden Fall etwas unpassend, denn es ist wissenschaftlich nachgewiesen, dass die Knoblauchzehe (allium sativum) den Blutfettspiegel bis um zehn Prozent senkt und die Gefäße “putzt”.
Ich glaube, auch ein weiteres EKG wurde gemacht, Blut entnommen, ein Rachenabstrich gemacht und eine Infusion gelegt, aber ich war ja noch benommen von dem Gift der schwarzen Tollkirsche, dem Atropin, auch abgeleitet von Atropos, der griechischen Schicksalsgöttin, im Mythos die Zerstörerin, deren Lebensaufgabe es war, den Faden des Lebens zu zerschneiden. Ganz schön dreideutig, dieses Atropin: Gift, Schicksalsgöttin, Zerstörerin. Aber das Gift als Arznei hat meinen Herzschlag wieder angeregt.
Dann lag ich da wieder eine lange Zeit und irgendwann hatte ich Druck auf der Blase. Was nun tun? Zu rufen traute ich mich nicht, lagen da doch sieben weitere Notfälle und es piepte aus allen Ecken. Das waren die Vitaldatenmonitore. Aber auch die Stimmen von Ärzten, Pflegerinnen und Patienten waren zu hören und persönliche Daten der Patienten ganz entgegen der Datenschutz-Grundverordnung, die natürlich in einer Notaufnahme sehr an Bedeutung verliert.
Nun lag ich da schon etwa vier Stunden und der Druck auf der Blase wurde langsam unerträglich. Ich verrenkte meinen Kopf, um mal zu sehen, ob da jemand ist, den ich rufen konnte. Als ich eine junge Pflegerin in blauem Kittel sah, machte ich mich bemerkbar mit dem Hinweis, dass ich dringend Wasser lassen musste.
… sagte sie und ich grübelte darüber nach, was sie damit meinte. Als sie dann mit einer Urinflasche ankam, sie mir aushändigte und den Kabinenvorhang ganz zuzog, schaute ich mir das Teil mal näher an und stellte fest, dass es tatsächlich mit viel Fantasie einer Ente ohne Kopf ähnelte. Allerdings hatte ich noch nie im Liegen gepinkelt.
Ich versuchte mich erstmal auf der Liege hinzusetzen und überlegte, wie ich das Teil nun benutzen könnte. Da ich ja mit dem Monitor verkabelt war, prüfte zunächst, wie weit ich mich bewegen und eventuell aufstehen konnte, um in dieses durchsichtige Plastikteil zu pinkeln. Es klappte im Stehen. Die Schläuche und Kabel waren lang genug. Nachdem ich das kleine Geschäft erledigt hatte, schob ich die Urinflasche unter den Stuhl neben dem Monitor. Sie hatte nämlich keine Verschlusskappe und ich hatte Angst, dass sie umgestoßen werden könnte.
Dann legte ich mich wieder hin und ordnete die Schläuche und Kabel, die mich mit dem Monitor und einer Infusionsflasche verbunden haben. Da mein Kopf unangenehm tief lag, knäulte ich meine Kapuzenjacke zu einer Art Kopfkissen zusammen und benutzte meine Windjacke als Zudecke. Ich war ja in der Notaufnahme und nicht im Hotel Atlantik, sagte ich mir beim Einrichten meines Lagers.
Ich lauschte weiter dem Pieptönen der diversen Vitaldatenmonitore, als ich eine alte Frau laut und hysterisch schreien hörte “Nein, nein, das mach ich nicht.” Eine Pflegerin: “Sie müssen sich aber auf die Seite legen, damit ich Ihnen helfen kann.” Die alte Dame nun sehr energisch und extrem laut: “Nein, das mach’ ich nicht. Nein, nein.” Die Pflegerin: “Warum denn nicht?” Die Antwort: “Nein, nein, das tut weh.” So ging das bestimmt eine viertel Stunde. Dann hörte ich erst mal nichts mehr von der alten Frau.
Dafür wurde es in der Kabine neben mir unruhig. Dort fand ein Arzt-Patienten-Gespräch statt. Dann kam auch noch die Ehefrau des Patienten in die Kabine, die ja nur durch orange Vorhänge getrennt sind. Es schien so eng in der Kabine geworden zu sein, dass meine Urinflasche, die neben dem Vorhang unter einem Stuhl stand, gefährdet war. Bloß nicht, dass die Flasche umkippt, dachte ich bei mir.
Dann hörte ich wieder das durch Mark und Bein gehende Schreien der alten Frau: “Nein, lassen Sie mich los. Ich will nicht! Das tut weh!” Die Pflegerin versuchte sie immer wieder zu beruhigen, doch die alte Dame war stur. Aber so was von! Irgendwie musste ich schmunzeln und dachte bei mir: Einfach haben es die Ärzte und Pfleger in der Notaufnahme nicht, das scheint ein harter Job zu sein.
In diesem Moment kam der Arzt wieder zu mir rein und sagte, dass das Ergebnis der Blutuntersuchung noch nicht vorliegt, er aber gleich Feierabend hat und mich an seine Kollegin übergibt. Dann war ich wieder alleine und lauschte weiter dem Piepen der Monitore und den Stimmen der Ärzte, Pflegerinnen und Patienten.
Irgendwann so gegen 3 Uhr 30 morgens kam dann eine Ärztin und sagte mir, dass ich zur Beobachtung auf die Wachstation, Zimmer C134 der Kardiologie gebracht werde. Dort bekam ich erstmal ein Krankenhausnachthemd, so eins, das hinten offen ist und wurde wieder mit einem Vitaldatenmonitor verbunden mit der Bemerkung, dass ich auf keinen Fall das Bett verlassen dürfte. Und diese mir inzwischen bekannte “Ente” – diesmal eine mit Verschluss – wurde an mein Bett gehängt. Auf meine Äußerung: “Ich weiß gar nicht, ob ich das im Bett kann, schon gar nicht im Liegen”, wurde mir erwidert: “Sie wollen doch keinen Katheter, oder? Sie schaffen das.” Das war eine klare Ansage und es klappte nach dieser “Drohung” tatsächlich im Liegen. Ach ja, irgendwelche Infusionen bekam ich auch wieder über den Zugang, der mir schon im Rettungswagen an der linken Hand gelegt wurde.
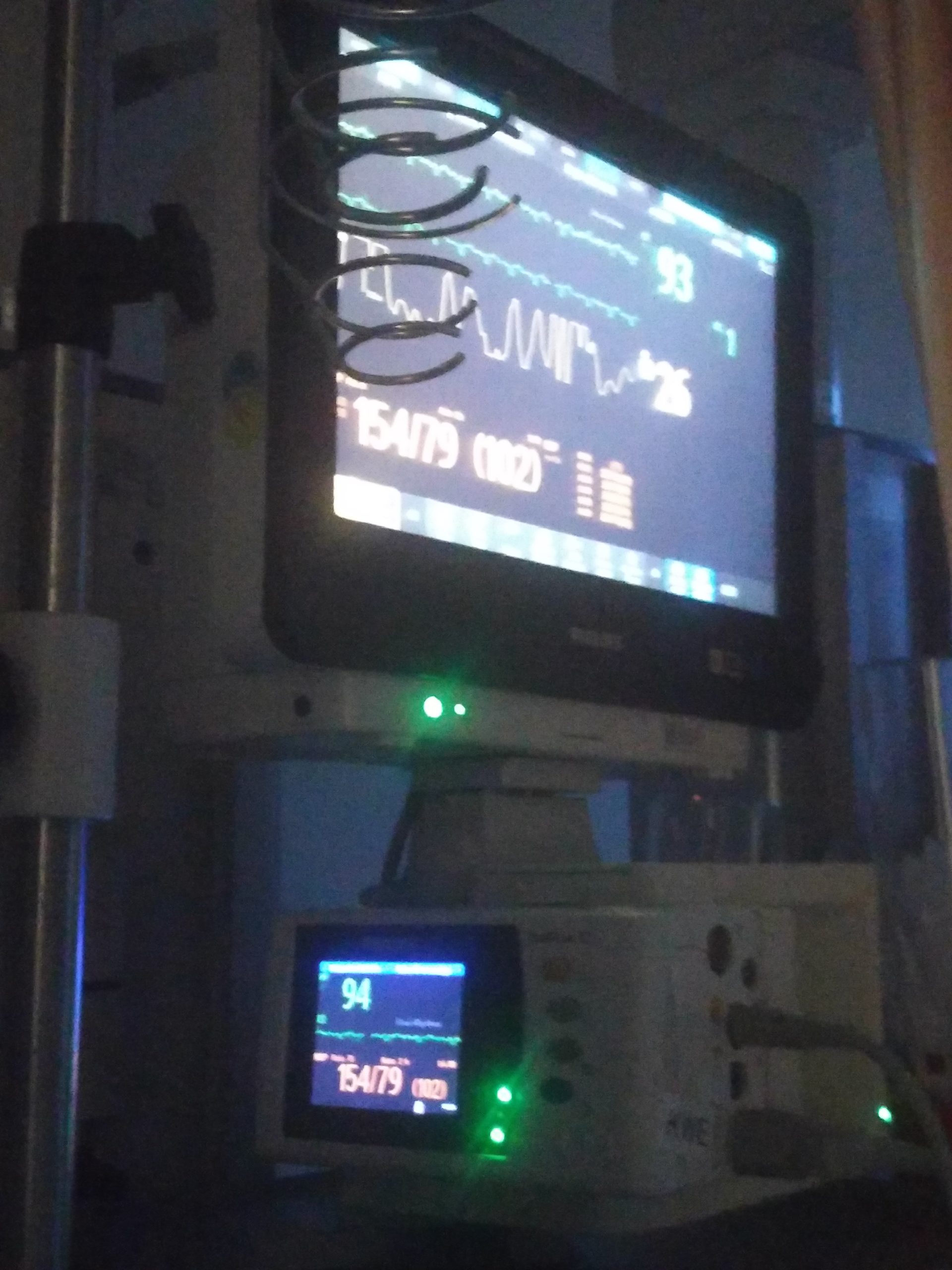
Vitaldatenmonitor auf der Wachstation des Klinikums Südstadt
Allzu viel Zeit zum Schlafen hatte ich nicht, denn ich glaube um 6 Uhr wurde Fieber gemessen, bald darauf durfte ich mich im Krankenbett aufrichten und waschen. Die freundliche Pflegerin rieb meinen Rücken mit Franzbranntwein-Gel ein. Das war sehr wohltuend.
Weniger schön war, dass ich wegen anstehender Untersuchungen gleich nach der Visite um 8 Uhr kein Frühstück bekam. Bei der Visite erklärte man mir, dass ich am Freitag, also am übernächsten Tag, einen Herzschrittmacher bekommen sollte und am Montag dann ein Herzkatheder gelegt würde. Aber erst mal sollte ich genau untersucht werden.
Zunächst wurde ein CCT (craniale Computertomographie) meines Gehirns gemacht, und zwar ohne Anwendung von Kontrastmitteln. Das nennt man native CCT. Das Frühstück habe ich allerdings deswegen nicht bekommen, weil ich Kontrastmittel hätte trinken sollen. Also dumm gelaufen für mich, was das Frühstück betrifft. Aber besser kein Frühstück , als Kontrastmittel zu trinken. Das stelle ich mir unangenehm vor.
Wenigstens war das Ergebnis – wie ich später im Befund nachlesen konnte – beruhigend. Kein Hinweis auf eine frische Hirnblutung (ICB) oder frische Infarktdemarkierung (geschädigtes Gewebe durch Schlaganfall), kein Hirnödem durch einen Tumor beispielsweise und was es sonst noch an schlimmen Dingen im Gehirn gibt. Lediglich diagnostizierte “diskrete SAE” hat mich etwas beunruhigt, aber inzwischen weiß ich, dass es meinem Alter entsprechen normal ist und ich hier auch nicht weiter in diese etwas komplizierte Angelegenheit einsteigen möchte. Wer sich mit dem Thema “Subkortikale arteriosklerotische Enzephalopathie, SAE” beschäftigen möchte, kann ja den Wikipedia-Artikel dazu lesen. Meine Hausärztin hat jedoch betont, dass eine “diskrete SAE” in meinem Alter, also mit 67 Jahren vollkommen normal sei.
Als weitere Untersuchung an diesem Morgen wurde eine “Röntgen-Thorax a.p.” gemacht, eine Röntgen-Aufnahme des Brustkorbes bei liegendem Patienten (ap = anterior-posterior = Strahlenquelle vor dem Brustkorb, Film dahinter). Das für mich sehr beruhigende Ergebnis: “Unauffälliger Herz- und Lungenbefund”. Das wurde mir natürlich nicht im Krankenhaus mitgeteilt, sondern das erfuhr ich erst, als ich den Befund des Krankenhauses zu Hause gelesen und aus dem Ärztelatein (siehe auch “Andi’s gesammeltes Ärztelatein”) übersetzt habe.
Eine weitere Untersuchung war die “Transthorakale Echokardiographie“, kurz TTE oder Ultraschalluntersuchung genannt, die eine mir sehr sympathische, einfühlsame Ärztin vornahm. Sie war auch diejenige, die später nach meinem Herzstillstand mit als Erste an meinem Bett war. Ich bin mir nicht sicher, aber es könnte Dr. med. Lisa Herrmann gewesen sein. Ich werde es noch herausbekommen, muß ja immer mal wieder zur Kontrolle des Herzschrittmachers ins Klinikum Südstadt.
Zusammenfassend ergab diese Untersuchung eine beginnend eingeschränkte LV-Funktion (linker Ventrikel, Herzkammer) mit einer EF (Auswurffraktion, Ejektionsfraktion) in Höhe von 47% und einem GLS (Global Longitudinal Strain“, Kontraktionsfähigkeit des linken Ventrikels) von -17%. Gute RV-Funktion, also der rechten Herzkammer, des rechten Ventrikel. Diastolische Relaxationsstörung, also gestörter Bluteinstrom in die Diastole. Auf Deutsch: Das Blut wird nicht ordentlich angesaugt. Nach einigem Google fand ich heraus, dass das Letztere nicht so schön ist, da es medikamentös nicht geheilt werden kann. Die einzige Therapie, die hier hilft, ist nur Ausdauer- und Krafttraining bzw. strammes Gehen, wie ich es täglich praktiziere.
Übrigens hat sich mein EF-Wert von November 2018 bis Januar 2020 mit 47% (leicht eingeschränkt) nicht verändert. Ich denke mal, dass das kein schlechtes Zeichen und vielleicht darauf zurückzuführen ist, dass ich sehr darauf achte, immer meine (möglichst) mindestens 8.000 Schritte am Tag zu absolvieren. Ich Frühjahr und Sommer auch kein Thema.
Screenshot vom 15. Januar 2020 mit 14 Grad Celsius in Rostock
Aber zurück zum 15. Januar, den Tag, als es in Rostock 14 Grad Celsius warm war und ich in der Wachstation der Kardiologie lag. Wehmütig schaute ich nach draußen, wo die Sonne am blauen Himmel strahlte und laut Wetter-App frühlingshafte Temperaturen herrschten.
Da ich meine Kopfhörer vergessen hatte einzupacken, besorgte mir ein Praktikant freundlicherweise einen Einwegkopfhörer für zwei Euro aus dem Automaten und ich hörte etwas Musik vom Handy. Durch die vielen Infusionen und Untersuchungen war ich sehr müde und nickte immer wieder ein oder döste vor mich hin. Der Monitor neben mir piepte eintönig vor sich hin. Die Tür vom Zimmer blieb die ganze Zeit offen und ich hörte die Schwestern und die Pieptöne des Monitors außerhalb meines Zimmers.
Irgendwann begann mein Magen zu knurren und dann gab es auch schon bald Abendbrot, das ich mir vorher von der Zusammensetzung individuell bestellen durfte. Und das war gar nicht übel, hat mir geschmeckt. Eine Tasse schwarzer Tee, drei Schwarzbrote a 1,5 BE, 30 g Butter, je ein Schmelzkäse, Frischkäse, Schnittkäse, ein Rohkostsalat und einen Fruchtjoghurt a 1 BE. Eine BE, sogenannte Broteinheit sind 10 – 12 g Kohlenhydrate, habe ich mir ergoogelt.
Ich schrieb noch kurz über WhatsApp mit Vera und muß dann eingeschlafen sein.
Plötzlich schreckte ich auf, weil ich weiße Blitze sah und ein lautes Rauschen in meinen Ohren verspürte. In Panik drückte ich den roten Nothilfeknopf und schaute zum Monitor. Dort sah ich, wie sich eine gerade Nulllinie nach links bewegte und ich kann schwören, dass ich auch eine Null als Zahl gesehen habe.
Nach gefühlten 30 Sekunden ging die Tür auf und eine Schwester fragte “Was gibt es?”
“Ich glaube, ich hatte wieder eine Ohnmacht.” Hätten die das überhaupt gemerkt, wenn ich den roten Knopf nicht gedrückt hätte, fragte ich mich geschockt.
Dann stürmten eine Ärztin – die am Morgen mein Herz mit Ultraschall untersucht hat – und eine weitere Schwester rein, die scheinbar am Zentralmonitor meine Ohnmacht gesehen haben. Eine Schwester legte mir blitzschnell eine Infusion und verstellte das Bett so, dass meine Füße hoch lagerten und mein Oberkörper auch etwas angehoben war. Und sie öffnete das Fenster.
fragte ich die Ärztin. “Nein”, sagte sie. “Sie hatten einen Herzstillstand (Asystolie) von mehr als 20 Sekunden, und das Beste daran ist: Nun ist endlich dokumentiert, warum Sie immer ohnmächtig geworden sind. Es liegt am Taktgeber Ihres Herzens, dem Sinusknoten.”
Die Tür von meinem Zimmer blieb die ganze Nacht geöffnet. Das beruhigte mich ein wenig. Und nachdem ich mit der Handsteuerung das Bett nicht in die normale Position zurückschalten konnte – das ging nur von der Außenseite des Bettendes aus – bat ich eine Schwester, das zu tun und versuchte, einzuschlafen.
Am nächsten Morgen ging es dann Schlag auf Schlag. Mit leerem Magen wartete ich auf die Visite um 8 Uhr. Der Arzt sagte nur knapp: “Nach Ihrem Herzstillstand gestern Nacht können wir nicht länger mit dem Herzschrittmacher warten. Wir schieben Sie heute dazwischen. Momentan läuft gerade eine OP. Danach sind Sie dran …”
Ich stotterte etwas von “Wann genau denn?”, aber da war der Arzt mit seinem “Gefolge” auch schon wieder verschwunden.
Also ich zur Schwester: “Aber pinkeln muss ich auf jeden Fall noch vorher. Und mein Handy uns Bauchtasche müssten ins Schließfach.”
Die Schwester: “Ente bring’ ich gleich. Ihre Sachen können sie so liegen lassen. Hier kommt nichts weg. Wir sind ja da.”
Da habe ich aber schon andere Storys gehört, dachte ich so bei mir. Als Ärzte verkleidete Diebe, die Geld und Wertsachen in Krankenhäusern klauen. Aber ich habe jetzt wohl essentziellere Probleme, sagte ich mir, führte die Ente unter der Bettdecke ihrem Bestimmungsziel zu und schwups, war die Schwester auch wieder weg.
Und ehe ich mich überhaupt mit dem Gedanken, in einer Stunde möglicherweise operiert zu werden, anfreunden konnte, wurde ich auch schon geholt und zum OP-Saal geschoben – mit dem Vitaldatenmonitor am Fußende.
Ein Aufzug war defekt. Der nächste schon mit einem Patientenbett belegt und der dritte Aufzug kam irgendwie nicht. “Das ist kein gutes Omen. Bei mir geht bestimmt alles schief”, sagte ich zur Schwester hinter meinem Kopfende. “Nein, nein, sagen Sie das nicht!”, versuchte mich die sympathische Schwester zu beruhigen. “Alles wird gut”.
Irgendwann waren wir dann im OP-Saal angekommen und es war wie in einer anderen Welt:
Ich habe sehr helles Licht wahrgenommen, beruhigende Musik erfüllte den Raum und hatte das Gefühl, dass alle in diesem OP-Saal fröhlich und unbeschwert waren. Der Chefarzt der “Klinik für Innere Medizin I”, Dr. med. Rolf Kaiser, begrüßte mich und sagte: “Es dauert nicht mehr lange, Sie sind bald dran.”
Ich weiß gar nicht mehr genau, wann ich die ersten Beruhigungsinfusionen bekommen habe, ob schon in der Wachstation oder erst im Operationssaal. Zumindest fand ein Aufklärungsgespräch aufgrund der Notsituation und schnellen Operation nicht statt, obwohl es so im Befund dokumentiert wurde. Allerdings hatte ich schon am Vortag einen Patientenaufklärungsbogen von Thieme Compliance erhalten, den ich jedoch nur überflogen hatte, da ich die Risiken der Operation ohnehin gar nicht wissen wollte.
Irgendwann war es dann soweit. Ich weiß nicht, wie lange ich warten musste, denn man hat irgendwie kein Zeitgefühl mehr. Aber dann ging es los. Die Operation, auf die ich mich mental gar nicht vorbereiten konnte. Doch irgendwie war ich in einer “Scheiß-egal-Stimmung”, hatte noch nicht einmal Angst vor der Implantation.
Ich wurde mit einer grünen Plane abgedeckt, in der eine Art Fenster war, aus dem ich eine Ärztin an einem Computer mit großem Bildschirm beobachten konnte. Der Operateur erklärte mir dann, dass er die Stelle um den Schnitt (ich glaube mit Kodan forte, sieht orange aus) desinfizieren und dann durch mehrere Injektionen betäuben würde. Und dass meine Arme festgeschnallt würden.
Dann spürte ich irgendwann, wie eine Art Plastikfolie auf die Operationsstelle gelegt wurde und ein Schnitt erfolgte. Ich glaube, nun wurden erstmal die drei Drähte mit den Sonden durch Venen Richtung Herz geschoben und die Ärztin, die ich am Bildschirm sah, beobachtete das wohl und gab Informationen über die Lage der Sonden. Dieses Gefummel dauerte ziemlich lange, aber ich hatte absolut kein Zeitgefühl mehr. Schmerzen verspürte ich keine.
An der Implantation müssen neben der Ärztin am Bildschirm, die wahrscheinlich auch Anästhesistin, Narkoseärztin war, zwei weitere Ärzte beteiligt gewesen sein, denn neben operativen Anweisungen haben sie sich über alltägliche Dinge unterhalten. Das gab mir ein Gefühl der Sicherheit, da scheinbar alles routinemäßig verlief, wenn man sich so locker unterhält.
Unangenehm wurde es erst dann, als der eigentliche Herzschrittmacher in die geöffnete Stelle unter dem Schlüsselbein eingeführt und wohl mit den drei Sonden verbunden wurde. Da ich einen speziellen Herzschrittmacher erhalten habe, der – soviel ich weiß – auch größer als die normalen Herzschrittmacher mit zwei Sonden ist, musste der Operateur einige Kraft ausüben, um das Teil “reinzudrücken”. Das tat zwar auch nicht weh, war aber ein für mich unangenehmes Gefühl.
Nach etwa eineinhalb Stunden sagte der Operateur, dass die Implantation des Herzschrittmachers problemlos verlaufen sei und ich erwiderte: “Das hat auch einen souveränen Eindruck auf mich gemacht. Danke.”
Ach ja, auf die Wunde wurde noch ein kleiner Sandsack gelegt, um eine Nachblutung zu verhindern.
Nun wurde ich noch für etwa zwanzig Minuten in eine Aufwachkabine geschoben, bis mich eine Schwester mit den Worten abholte: “Ich habe eine gute und eine schlechte Nachricht für Sie. Zuerst die schlechte Nachricht: Sie werden in ein anderes Zimmer verlegt. Die gute Nachricht: Ihre persönlichen Sachen sind schon dort.” So karrte sie mich in den dritten Stock in die Innere, Station 3, Kardiologie.
Ach du meine Güte, war das ein winziges Zweibettzimmer. Nun verstand ich erst, dass es tatsächlich eine schlechte Nachricht war. Das Zimmer war gerade mal 12 Quadratmeter groß, schätze ich. Und der Ausblick: Eine Wand, kein freier Blick wie im anderen Raum, in dem ich vorher war.
Und da war noch ein Patient in meinem Alter, der sich als Peter aus Magdeburg vorstellte. Oder war es Leipzig? Er hatte am vorangegangen Wochenende einen Herzinfarkt, so erzählte er mir mit leicht sächsischem Akzent. Dann widmete er sich wieder seinem Kreuzworträtsel.
Ich döste so vor mich hin, bis Vera mich besuchte, um mir Morgenmantel, Waschzeug, Apfelsinen, Bananen und vor allem Avocados mitzubringen. Und ich brauchte auch ihre Hilfe, um an die Multimedia-Chipkarte zu kommen, die das Krankenhaus zwar in einem Automaten anbot, aber an die man als Patient ja nicht herankam, wenn man am Vitaldatenmonitor angeschlossen war oder das Bett nicht verlassen durfte, so wie ich. Die Schwestern konnte man damit natürlich nicht beauftragen. Aber, wenn jemand keine Angehörigen hat … Vielleicht gibt es dafür ja einen Sozialdienst oder so etwas Ähnliches. Keine Ahnung.
Ich war von der Operation immer noch ganz schön geschlaucht und döste immer wieder ein. Gegen Abend wurde dann der Sandsack entfernt und die Wunde begutachtet. Keine Nachblutung. Ich wurde auch vom Monitor abgestöpselt und von der nervigen Blutdruckmanschette befreit. Nur eine Infusionsflasche hing noch mit mir verbunden an einem Ständer. Das war ein Antibiotikum namens Clindamycin, welches das Wachstum und die Vermehrung der Bakterien verhindert. Zum Trinken bekam ich eine Schnabeltasse aus Plastik.
Inzwischen hatte ich bemerkt, dass die Ohrhörer und vor allem meine Informationsbroschüre für die Implantation des Herzschrittmachers nicht mehr auf den Nachttisch waren. Ich bat eine Schwester, in der Wachstation nachzufragen, wo die Sachen abgeblieben sind. Sie wollte sich drum kümmern. Ich durfte das Bett ja noch nicht verlassen. Und ohne Ohrhörer konnte ich nicht fernsehen.
In der Nacht begann plötzlich ein richtiges Spektakel. Der Rettungshubschrauber, der in Sichtweite unseres Fensters stationiert war, landete und startete mehrere Stunden bis weit nach Mitternacht. Das war ein Höllenlärm. Später erfuhr ich, dass in dieser Nacht das Klinikum Südstadt mit dem nächtlichen Hubschrauber-Rettungsdienst dran war und deshalb so viele Einsätze geflogen wurden. Diese nächtlichen Rettungsdienste werden über alle Krankenhäuser in Mecklenburg-Vorpommern oder Teilen von MV verteilt, so habe ich das verstanden.
Irgendwann war zwar mit den Hubschraubern Ruhe, dafür aber schnarchte mein Zimmernachbar so laut, dass ich nicht schlafen konnte. Als ich mit meiner Schnabeltasse immer auf das Tablett des Nachttisches klopfte, hörte er kurz auf. So ging das die ganze Nacht. Zwischendurch ärgerte ich mich über die Schwester, die sich nicht – wie versprochen – um meinen Kopfhörer und die Broschüre gekümmert hat. Ich war stinksauer und auf hundertachtzig.
Als die morgens die erste Schwester zum Fiebermessen am Ohr ins Zimmer kam, lies ich meinen ganzen Frust ab und verlangte die Oberschwester. Eine ältere Schwester von der Marke “dominant”, wie man sie auch oft in Arztpraxen findet, kam dann irgendwie auf die Idee, in meinen Rucksack zu schauen, an den ich ja wegen Bettruhe nicht rankam, und siehe da: Der Kopfhörer kam ans Tageslicht. “Und wo ist die Aufklärungs-Broschüre?”, fragte ich. “Die wird wohl in ihrer Akte sein”, kam es etwas schnippisch zurück. Ich habe mir meinen Teil gedacht, welchen Sinn eine Aufklärungs-Broschüre in der Krankenakte macht und auch, dass ich mit dieser Dame wohl keine Freundschaft schließen werde. Aber wie gesagt: Diese dominante Sorte “Schwester” gibt es immer wieder. Das sind meist die Dienstältesten.
Das Mittagessen war heute super lecker: Kartoffelpuffer mit Apfelmus. Als Nachtisch rote Grütze mit Soße. Danach machte ich ein Nickerchen.
Irgendwann kam die Oberärztin mit einem Facharzt und einem fahrbaren Computer, um meinen Herzschrittmacher zu testen und nach zu programmieren. Sie verband die noch an mir befestigten Elektroden vom Monitor nun mit ihrem Computer und prüfte die Funktionsweise des implantierten Herzschrittmachers anhand einer sogenannten Schrittmacherabfrage. Die ermittelten Daten waren regelrechte Werte und wurden in den “Surescan-CRT-Herzschrittmacher-Patientenausweis” (welch ein Name) eingetragen. Die Oberärztin kündigte an, dass es kurz unangenehm werden könnte. Und tatsächlich hatte ich das Gefühl, als ob ich kurzzeitig “unter Strom” stand. Ich kann das Gefühl nicht mehr so genau beschreiben, es war aber alles andere als angenehm. Dann händigte sie mir den Ausweis aus, aus dem hervorging, dass es sich um ein Ganzkörper-MRT-fähiges System handelt und dass “unter Einbehaltung bestimmter Voraussetzungen eine MRT-Untersuchung bei 1,5 T oder 3 T (Tesla = Magnetfeldstärke) durchführbar ist.”
Meine verordnete Bettruhe wurde nun auch für beendet erklärt und ich machte mich erstmal auf, die nähere Umgebung zu erkunden. Da ich seit der Einlieferung in die Notaufnahme keinen Stuhlgang hatte, machte ich mich auf den Weg in die Cafeteria im Eingangsbereich des Klinikums Südstadt. Zunächst ging ich kurz raus an die frische Luft und atmete tief ein. Das tat gut!
Eine Cola, die ich sonst sehr, sehr selten trinke, sollte bei meinem Problem hilfreich sein, dachte ich mir und setzte mich in die Cafeteria. Dort konnte ein bisschen “Leute beobachten”. Das gefiel mir. Doch als ich plötzlich Schweißperlen auf der Stirn hatte, war mir klar, dass ich es noch nicht übertreiben darf und trottete erstmal wieder zurück zu meinem Krankenbett.
Mein Zimmernachbar Peter hatte inzwischen Besuch von seiner Frau bekommen, einer ehemaligen Kindergärtnerin, wie er mir erzählt hat. Er selbst hat in der DDR als Auslandsmonteur gearbeitet, war aber nicht in der Partei, erzählte er mir. Er versteht es selber nicht, so machte er mir weiß, warum man ihn ins nicht-kommunistische Ausland reisen ließ, ohne dass er in der Partei war. Peter war wohl unauffällig und regimetreu, ein Mitläufer. Als Rentner macht er nun gerne Reisen nach Venezuela und so weiter. Ich wurde richtig neidisch, dass er wohl im Gegensatz zu mir zwei richtig fette Renten mit seiner Frau hat. Aber mich hat ja keiner gezwungen, fast mein ganzes Leben als Freiberufler mit den Konsequenzen bezüglich der Altersversorgung zu arbeiten.
Ach ja, was mir noch aufgefallen ist und irgendwie typisch ostdeutsch sein muss: Bei der Unterhaltung zwischen denn beiden wurde vom Leise-Reden-Modus oft in den Flüster-Modus mit vor den Mund gehaltener Hand geschaltet. Es kam mir vor, als ob die Beiden das instinktiv machen und dass es wohl eine Angewohnheit aus den DDR-Zeiten sein muss. Das habe ich in derart auffälliger Form noch nie bemerkt.
Mittlerweile wirkte die Cola und ich durfte das einlagige, hauchdünne, fast durchsichtige Krankenhaus-Klopapier ausprobieren. Nachdem ich meinen Heißhunger auf eine Apfelsine gestillt hatte, machte ich mich wieder auf eine neue Runde durch die Klinik, diesmal Richtung Notausgang und Rettungshubschrauber-Landeplatz. Der Notausgang am Ende des Ganges führte in ein Treppenhaus, von dem man auf den Hangar und den Rettungshubschrauber schauen konnte. Ich machte das Foto und wollte wieder zurück, doch die Notausgangstür war ins Schloss geschnappt und ließ sich vom Treppenhaus aus nicht öffnen.

Blick vom Notausgang-Treppenhaus zum Rettungshubschrauber
Ich also erstmal runter, die nächste Tür ausprobiert. Das Gleiche: Ließ sich nicht öffnen. Noch ein Stockwerk weiter runter, da war eine Tür mit dem Schild “Notaufnahme. Bitte klingeln.” Hmm, dachte ich. Da ist ja noch eine Tür, die nach außen führte, zu einer Wiese und zum Hubschrauber. Ich öffnete die Tür und schaute nach links und rechts. Nein, das lud nicht dazu ein, im Bademantel und Clogs eine größere Strecke zu laufen. Also wieder rein. Da führte eine Treppe in den Keller, aus dem ich viele Stimmen hörte, keine Ahnung, ob das die Krankenhausküche, Wäscherei oder wer weiß was war. Irgendwo werden im Keller ja auch die Verstorbenen untergebracht. Nö, dann lieber bei der Notaufnahme klingeln.
Ich klingelte also und ziemlich schnell stand eine Schwester vor mir. “Waren Sie nicht vor zwei Tagen schon mal hier in der Notaufnahme?”, fragte sie scherzend und schien zu wissen, dass ich im Treppenhaus gefangen und bestimmt nicht der erste war, der dort um Einlass gebeten hat. Ich ging mit ihr einen langen Gang lang, vorbei an den Kabinen, in denen ich am 14. Januar auch in der Nummer 8 lag und dann stand ich wieder im Foyer. Von dort aus kannte ich den Weg in mein Zimmer.
Dann kam nochmal die Oberärztin und sagte, dass sie einen Fehler in der Programmierung des Herzschrittmachers festgestellt hat und das kurz ändern muss. Dazu wurde ich nochmal an ihren Computer angeschlossen und sie testete irgendwie irgendwas. Keine Ahnung, habe auch nicht nachgefragt. Das Ergebnis wurde dann auch wieder im Schrittmacher-Pass dokumentiert. Außerdem wurde festgelegt, dass ich Mitte Mai zum nächsten Schrittmacher-Check ins Klinikum kommen soll.
Der weitere Nachmittag und Abend verlief unauffällig. Abendessen, Fernsehen. Schlafen.
Gegen 22 Uhr hatte ich starken Wundschmerz und ging Richtung Schwesternzimmer, um mir ein Schmerzmittel geben zu lassen. Die Schwester gab mir einen blauen Schmerztrunk, wie ich später herausbekam: Novaminsulfon 500mg /ml-Tropfen, ein starkes Medikament, dass nach Operationen die Schmerzen lindert. Nachts um 2:30 Uhr wachte ich schweißgebadet und mit einem bitteren Geschmack im Mund auf und rief per roten Knopf nach einer Schwester. Sie meinte, dass das nach dem Schmerztrunk nicht ungewöhnlich sei und brachte mir ein Handtuch und zwei neue Nachthemden. Die sexy Teile, die hinten offen sind. Dann schlief ich schnell wieder ein. Peter schnarchte in dieser Nacht kaum, oder ich hörte es nicht.
Am nächsten Morgen, Samstag, den 18. Januar, erfuhr ich, dass ich entlassen werde, obwohl ich mich ziemlich schwach fühlte. Aber ich freute mich trotzdem. Zu Hause zu sein ist dann doch etwas anderes. Doch vorher wurde noch Blut abgenommen, denn nur wenn die Blutwerte in Ordnung seien, könnte ich entlassen werden. Die Auswertung dauerte etwa eine Stunde. Die Wartezeit nutzte ich, um meine Sachen zusammenzupacken und ein wenig herumzulaufen. Ja, das kleine Video unten habe ich in dieser Zeit auch aufgenommen.
Nachdem meine Blutwerte in Ordnung waren und ich kein Fieber hatte, erhielt ich den Krankenhausbefund und das von mir erbetene Formular “Muster 4 zur Verordnung von Krankenbeförderung” für den Taxifahrer, damit ich nur die Zuzahlung von 10 Euro zu leisten hatte. Allerdings hatte der wortkarge Taxifahrer dann vergessen, auf meinem Beleg für die 10 Euro meinen Namen und meine Adresse einzutragen, sodass meine Krankenkasse mir diese Kosten zunächst nicht erstattet hat. Ich muss also vom Taxiunternehmen bestätigen lassen, dass tatsächlich ich und niemand anders transportiert wurde. Reine Schikane in meinen Augen, mit der Krankenkassen ihre Patienten noch kränker machen.
Hier also mein Rat: Bei Belegen für die Krankenkasse grundsätzlich vom Aussteller deinen Namen und Adresse eintragen lassen!
Nun berichte ich mal weiter, wie es mir die Tage und Wochen nach der Operation ging. Also, den linken Arm durfte ich die nächsten 6 Wochen nicht über Brusthöhe anheben (man lies auch, dass zwei Wochen reichen), da die Einwachsphase des Herzschrittmachers sechs Wochen beträgt und man sonst Gefahr läuft, dass sich die Sonden im Herz lösen. Das kann allerdings, so habe ich gelesen, auch später noch passieren.
Ich konnte zudem sechs lange Wochen nicht auf der linken Seite schlafen. Das war für mich als Linksschläfer in Embryo-Schlafstellung zunächst schwer, da ich auch ungern auf dem Rücken schlafe. Das hat sich inzwischen allerdings gegeben und ich schlafe wieder abwechselnd links und rechts. Vielleicht hing das auch mit meinen Herzrhythmusstörungen zusammen, dass ich die letzten Jahre bevorzugt auf der linken Seite geschlafen habe.
Der Wundschmerz hielt mehr oder weniger etwa vierzehn Tage an, aber erst nach sechs Wochen verspürte ich tatsächlich keinen Schmerz mehr bei Berührung.
Mein Schrittmacher mit drei Sonden scheint jedoch größer zu sein, als ich zunächst vermutete. Jedenfalls zeichnet sich unter meinem linken Schlüsselbein eine ovale, deutliche Erhöhung von sechs mal sieben Zentimeter ab, ungefähr einen Zentimeter hoch. Die Narbe ist seltsamerweise nur 5 cm lang. Ob diese “Beule” noch verschwindet, konnte ich bisher nicht ausfindig machen.
So, das Problem mit den Ohnmachten aufgrund meiner Herzrhythmusstörung durch fehlende Reizweiterleitung sollte nun mit dem Herzschrittmacher gelöst sein. Allerdings muss nun noch durch eine Herzszintigraphie (Myokardszintigrafie) festgestellt werden, ob eine Herzkranzgefäßerkrankung (KHK) vorliegt oder ausgeschlossen werden kann. Das wird aber eine neue Geschichte.

Herzschrittmacher-Nachsorge im Klinikum Südstadt in Rostock
Update 11. Mai 2020: Durch die Corona-Krise habe ich die Herzszintigraphie bisher nicht durchführen lassen.
Nicht aufschieben kann ich allerdings die Schrittmacher-Kontrolle im Klinikum Südstadt in den nächsten Tagen. über diese etwa einstündige Untersuchung werde ich dann ausführlich berichten.
Du wirst erfahren, wie oft mein Herzschrittmacher (HZM) eingreifen musste und mich vor Ohnmachten bewahrt hat, wie der Zustand der Batterie ist und ob Funktionsstörungen des HZM eingetreten sind. Außerdem wird eine sogenannte Reizschwellenprüfung vorgenommen, um den Energieverbrauch zu optimieren und eine endgültige Einstellung des HZM vorzunehmen, sowie Prüfungen der Reizbeantwortung und Wahrnehmungsfunktion des Schrittmachers bzw. der Sonden.
“Die Schrittmacherkontrolle beginnt mit einer Befragung des Patienten über sein Allgemeinbefinden, spezielle kardiale Symptome (z. B. Synkopen, Dyspnoe (Anm. Atemnot), Herzklopfen, Angina pectoris, Belastungsfähigkeit) und zerebrale Symptome (Anm. Unterversorgung mit Sauerstoff) sowie Anzeichen von Zwerchfell- und Muskelstimulation oder Thoraxschmerzen. Wichtig ist die Frage nach dem Pulsverhalten. Auch nach den Anzeichen eines Schrittmachersyndroms sollte gefragt werden. Dies kann sich in allgemeinen Symptomen wie Übelkeit, Kopfschmerzen, Konzentrationsstörungen, Belastungseinschränkungen etc. bis hin zum Kreislaufkollaps äußern.” (Zitat: Qualitätsbeurteilungs-Richtlinie Herzschrittmacher-Kontrolluntersuchungen / KV Berlin)
Update 30. Juni 2020: In meinem Fall lief die Nachsorge folgendermaßen ab: Ich wurde befragt, ob ich nach der Implantation weitere Ohnmachten gehabt hätte. Dies konnte ich verneinen. Danach wurde ein EKG gemacht und zusammenfassend wie folgt beurteilt: “Sonden und Aggregat sind hervorragend eingeheilt. Im EKG sehen wir eine vorhofgeführte biventrikuläre Stimulation mit entsprechendem stimulationsassoziiertem Vektor und einer rechnerischen QRS-Dauer von 124 ms.”
Ob das gut oder schlecht ist, wurde mir nicht gesagt. Ich muss also googeln. Auf medizinischen Seiten im Internet erfährt man, dass man ab 120 ms von einem kompletten Schenkelblock ausgehen muss, also eine Reizleitungsstörung im Herzen vorliegt, was ja bei mir zutrifft.
In der sogenannten Epikrise, einer abschließende kritischen Beurteilung eines Krankheitsverlaufs vonseiten des Arztes, wurde noch festgehalten, dass ich aufgrund der – so wörtlich – “Corona-Krise” in Anführungszeichen geschrieben, noch nicht bei der empfohlenen Myokardszintigraphie gewesen bin.
Nach meinem Empfinden macht man sich irgendwie durch diese Schreibweise über die Pandemie lustig, indem man sie als Krise und nicht als ernst zu nehmende Pandemie bezeichnet. Zumindest finde ich die Schreibweise mehr als seltsam.
Abschließend folgen noch Abfragewerte wie P- und R-Potential, Reizschwellen, Impedanzen und Schätzung der Laufzeit der Batterie mit 11,5 Jahren.
Ich erfahre schließlich noch, dass “zum Abfragezeitpunkt kein Eigenrhythmus über 30/min war”. Und was mich am meisten interessierte: Wie oft der Herzschrittmacher “eingreifen” musste, um Signale zu senden, wurde wie folgt beantwortet:
“Zusammenfassend ist es vereinfacht ausgedrückt so, dass bei einem AV-BlockIII ohne ventrekulärem Eigenrhythmus erwartungsgemäß zu rund 100% ventrikulär stimuliert wird und dies eben auch zu rund 100% biventrikulär erfolgt – und dies soll und muss so sein. Zu 14% erfolgt bei der eingestellten Grundfrequenz von 60/min auch artriale Stimulation.”
Wenn ich das also richtig verstehe, sendet das Teil laufend Signale … Hmm, da muss ich wohl noch weiter googeln, um das zu verstehen … Ich mache mich also erst mal schlau und schreibe dann hier weiter …
Update 10. November 2020:
Die Zeit, mir das zu erklären, hat man sich nicht genommen. Man bekommt einen Arztbrief, an den Hausarzt adressiert, in die Hand gedrückt und erwartet wohl, dass dieser einem den Befund erklärt.
Ich persönlich google und behalte den Arztbrief für meine “analoge” Krankenakte, denn im Notfall kann sich ein Notfallsanitäter oder Notarzt anhand dieser Akte schneller ein Bild machen, als wenn er sich erst in eine digitale Krankenakte einloggen muss. Die habe ich zwar auch auf meinem Smartphone, aber bis sich der elektronische Arztbrief (eArztbrief) im Alltag durchsetzt, wird es nach meiner Einschätzung noch einige Jahre dauern. Genauso wie bei den elektronischen Akten bei Gericht (eJustice).
Den eingescannten Arztbrief schicke ich dann per eMail an meine Hausärztin. Ich weigere mich nämlich, mir einen neuen Tintenstrahldrucker (der alte HP-Drucker war offensichtlich so programmiert, dass er nach soundsoviel Seiten nicht mehr funktionierte) zu kaufen, den man regelmäßig mit flüssigem Gold, also teurer Tinte befüllen muss, die bei seltener Nutzung dann auch noch in der Patrone eintrocknet.
Ich sehe einfach nicht ein, für umgerechnet einen Liter Druckertinte rund 8.000 € zu zahlen. Du glaubst das nicht? Dann lies mal diesen Artikel.
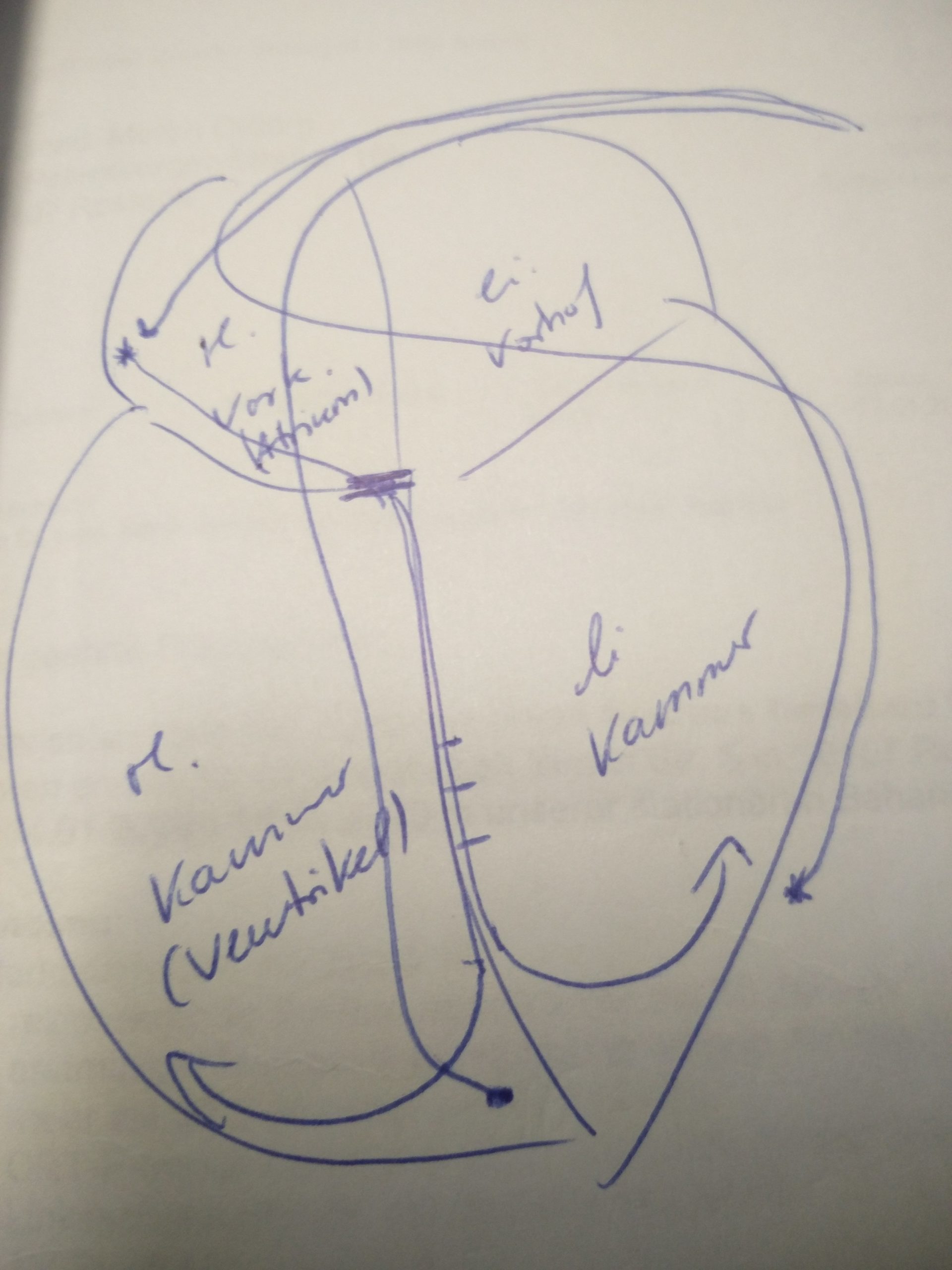
Darstellung des Herzens mit den 3 Schrittmachersonden, das mir die OÄ Berit Nevries vom Klinikum Südstadt in Rostock mal gemalt hat. Danke ❤️
So steht es im Arztbrief, nachdem ich am 10. November 2020 zur Echokardiographie, kurz zum Herzecho (Herzultraschall), war. Der Kardialoge, der mich auch im Januar operiert und den Schrittmacher implantiert hat, eröffnete mir nach dem Herzecho stolz, dass sich die Pumpleistung meines Herzens durch den Herzschrittmacher (CRT) von 46% auf 60%, also Normalwert, erhöht und somit verbessert habe.
Am 2. November war ich ja schon mal zur Implantatkontrolle (also Kontrolle des implantierten Herzschrittmachers englisch Pacemaker, PM und Elektrokardiagramm, EKG). Dazu steht im Arztbrief nur “VAT biv (wohl biventrikulär). Über die Abkürzung “VAT” finde ich bei Google nichts passendes. Könnte aber etwas mit Synchronisation zwischen Vorhof und Ventrikel bei AV- Blockierungen zu tun haben. Dann folgt “89/min. Könnte der Puls sein und “160 zu 75 mmHg. Das ist eindeutig der Blutdruck.
Bei der Implantatkontrolle wurde festgestellt, dass der Herzschrittmacher einwandfrei funktioniert, die Magnetfrequenz betrug 89/min. Damit kann ich auch nach einer Google-Recherche nichts anfangen. Weiter wurde festgestellt, dass der Eigenrhythmus meines Herzens unter 30 Schlägen pro Minute liegt. Das bedeutet, dass ich ohne Schrittmacher nicht mehr lebensfähig wäre.
Es wurde weiterhin festgestellt, dass der linke Herzventrikel (linke Herzkammer) normal groß und hypotoniert, als verdickt ist. Diese Herzwandverdickung ist, wie ich ergoogelt habe, durch die Herzschwäche entstanden und nicht mehr reparabel. Sie ist bei mir allerdings kaum störend, so im Befund. “Linker Vorhof dilatiert”, heißt es weiter. Er ist also auch verdickt, eben durch die Herzinsuffizienz. Und es geht weiter im Ärztelatein: “Degenerative Veränderungen an AK, AI 0-1, kein Perikarderguss. Aorta im einsehbaren Bereich unauffällig.” Was nun “AK” und “AI” ist, habe ich nicht herausgefunden. Da muss ich meine Hausärztin fragen, was sich da nun bei mir zurückgebildet hat. Perikarderguss wäre eine starke Flüssigkeitsansammlung im Herzbeutel. Beruhigend, dass keiner vorhanden ist.
Dann wurden die folgenden Werte aufgeführt, die ich mir mit Hilfe von Google übersetzt habe: LA 43, also linkes Atrium bzw. linker Vorhof hat eine Dicke von 43 mm, ist also nur leicht dilatiert, verdickt. IVS 14 ist die Wanddicke in mm, LVED 60 ist der enddiastolische Durchmesser in mm, EF 50 ist die Ejektionsfraktion, also der den Prozentsatz des Blutvolumens, der von einer Herzkammer (Ventrikel) während einer Herzaktion ausgeworfen wird in Bezug auf das Gesamtvolumen der entsprechenden Herzkammer.
Oops, hatte der Kardiologe nicht zu mir gesagt, die Pumpleistung wäre von 46 auf 60% angestiegen? Laut Befund aber nur auf 50%. Das wäre zwar auch eine Verbesserung, aber unter der Norm von minimal 55%. Jetzt bin ich etwas irritiert und werde das mit meiner Hausärztin klären.
Und was der Wert “Elat 11” mit Akzent aigu auf dem E bedeutet, habe ich nicht herausfinden können. Und wie man ihn am Laptop auf das E bekommt, ist mir zu mühselig.
Warum meine rechte Halsschlagader (ACI) nicht gleich mit untersucht wurde, da die linke Arterie ja dicht ist, ist mir schleierhaft. Aber vielleicht sind die Aufgabenbereiche zwischen Kardiologen und Neurologen, Radiologen, Angiologen oder Gefäßchirurgen genau abgegrenzt.
Am einfachsten ist es, wenn man aufgrund eines Notfalles ins Krankenhaus eingeliefert wird und dort dann verschiedene Untersuchungen vorgenommen werden. Dadurch gewinnt man als Patient mitunter Monate, die im Einzelfall sogar Leben retten können, weil Krankheiten schneller erkannt und behandelt werden.
Ich verstehe ohnehin nicht, warum Untersuchungen immer nur “häppchenweise” und nicht mehrere hintereinander gemacht werden. Diese drei Untersuchungen, also EKG, Implantatkontrolle und das Herzecho” hätte man doch hintereinander durchführen können, auch wenn die Geräte in verschiedenen Räumen positioniert sind. Aber vielleicht würde das auch den wirtschaftlichen Arbeitsablauf des Arztes stören. Das könnte der Grund sein.
Update 16. November 2020
Heute war ich bei meiner Hausärztin und sie erzählte mir, dass seit einer Woche ein Wirkstoff, der eigentlich nur zur Behandlung von Diabetes-Erkrankungen zur Blutzuckersenkung eingesetzt wurde, für die Behandlung von Herzschwäche von der EU-Kommision freigegeben wurde und von der Krankenkasse kostenmäßig übernommen (155,70 € für 98 Stck 5 mg) wird. Das Medikament soll meine begrenzte Lebenserwartung um sechs Jahre verlängern können, so meine Hausärztin. Es handelt sich um den Wirkstoff Dapagliflozin, der als Medikament gegen Diabetes schon seit 2012 zugelassen ist. Als Medikation gegen Herzinsuffizienz allerdings erst seit einer Woche.

Meine Hausärztin hat mir 5mg täglich in Form einer Forxiga-Filmtablette verschrieben und erklärt, dass es bewirkt, dass die Nieren mehr Zucker durch den Urin ausscheiden und man dadurch auch drei, vier Kilo an Bauchfett abnehmen könnte. Es konnte inzwischen auch nachgewiesen werden, dass Dapagliflozin die Herzschwäche verbessert. In dem Beipackzettel steht zwar 10 mg Dosierung bei Herzinsuffizienz, aber meine Hausärztin wird sich wohl bei der geringen Dosierung etwas gedacht haben, hoffe ich mal.
Nachtrag 26.3.2021: Da ich ergoogelt hatte, dass die bei Herzinsuffienz empfohlene Dosierung 10 mg und nicht 5 mg sind, habe ich meine neue Hausärztin, Julia Tebbe-Simmendinger, welche die Praxis von Dr. Maren Oldörp bzw. Nephrocare in Rostock Lütten-Klein und somit auch mich als Patienten übernommen hat, darauf angesprochen. Sie hat mir jetzt die 10 mg-Tabletten verschrieben und ich werde in meinem Krankheitstagebuch für interessierte Blog-Mitglieder weiter meine Erfahrungen mit Forxiga teilen. Nachtrag Juli 2021: Da ich mit der Kommunikation bei Nephrocare unzufrieden war, bin meiner Hausärztin, Dr. Maren Oldörp in ihre neue Praxis in Rostock-Evershagen gefolgt.
Update 3.5.2021: Nach der neuen Dosierung und einer Ernährungsumstellung (abends bis auf seltene Ausnahmen nicht mehr warmes Essen, sondern nur noch Rohkostsalate wie geriebene Äpfel und Mohrrüben mit (getrockneten) Cranberries oder Tomatensalat mit Thunfisch, habe ich mein Gewicht auf 91,6 kg reduzieren können, das sind 1,7 kg seit der Umstellung.
Meine Erfahrungen und mein “Tagebuch” (neudeutsch Journaling) über meinen Krankheitsverlauf, insbesondere mit Forxiga bezüglich Gewichtsabnahme, Nebenwirkungen und auf was man sonst achten muss, sowie Links zu Recherchen und Videos im zugangsbeschränkten Bereich für meine Patrons, die meine Arbeit hier im Blog durch Mitgliedschaft unterstützen.
Du wirst Erstaunliches lesen können!
Zum Weiterlesen als Steady-Mitglied hier anklicken
Hier kannst du den Steady-Zugang für Herz- und Krebspatienten zum weiteren Inhalt dieses und anderer Artikel zum Thema erwerben.
Der weitere Inhalt ist nur für Mitglieder.
Melde dich an oder registriere dich, um den Inhalt zu entsperren.
Der Beipackzettel zu Dapa (besser lesbar als das gedruckte Original)
Aktuelle Erfahrungen und News zu Forxiga
Dezember 2020: Interessanter Artikel von Stiftung Warentest zu Dapagliflozin
November 2020: Dapagliflozin bei Herzinsuffizienz – auch ohne Diabetes – zugelassen
PZ: Anwendungshinweise, Nebenwirkungen usw
Wichtige Ergebnisse für die Herzinsuffizienztherapie
Wieviel Wasser verbraucht der Körper über Nacht?
Vielleicht interessiert dich auch mein Artikel “Dreißigmal ohnmächtig”
… oder “Andi’s gesammeltes Ärztelatein”
… oder die Kommentare zu diesem Artikel im sozialen Netzwerk wize.life
Hier mein Video zu dem Ereignis, auch als Dank an die Beteiligten
Es ist nun ein Jahr her, ein Jahr als zweites Leben habe ich hinter mir und bin dankbar dafür. Vielleicht folgen ja noch ein oder zwei Jahre, oder ein paar mehr …
… Nun sind es schon 5 Jahre, die mir geschenkt wurden und die ich mit dem Herzschrittmacher lebe.
Vielleicht interessiert dich auch mein Artikel “Der Junge muss an die frische Luft”oder “Mein zweiter Geburtstag”
Sehr guter Artikel, den jeder lesen sollte, der einen Herzschrittmacher hat!
Welche Geräte können die Funktion des HSM stören?
Website des Klinikum Südstadt in Rostock
Meine Bewertung des Klinikum Südstadt bei Klinikbewertungen und Google-Bewertungen
Medtronic: Deutsche Website für Patienten und Fachkreise
Herzschrittmacher-Imlantation: So haben andere Patienten die Operation empfunden
Rostocks Rettungsdienst
Focus: Die Notaufnahme. Wie Ärzte und Pfleger an ihre Grenzen gehen
Aus dem Alltag einer Intensivstation
Medtronic:Bradykardie (langsamer Herzschlag)
Apothekenrundschau: AV-Block
Ärzteblatt: Notfall Herzrhythmusstörungen
Wissen für Mediziner: Herzschrittmachertypen
Was man nach einer HSM-OP beachten muss
Herzerfrischend: Behandlung von Herzrhythmusstörungen
Herzschrittmacher: Das ist nach der Implantation zu beachten
Lebenserwartung mit Herzschrittmacher
Kardio-Praxis Rostock am Klinikum Südstadt
Therapie der chronischen Herzinsuffizienz(pdf)
Durch Zufall auf diese unglaubliche Geschichte gestoßen: Tod durch Behandlungsfehler
Metamizol, Novalgin: Vorsicht geboten
Was ist eine Herzechokardiographie?
Wichtige Laborwerte bei Herzinsuffizienz
Herzmuskelverdickung erkennen und behandeln
Unterschied zwischen Arterien und Venen
Messung der Pumpfunktion des Herzens
Krankheitstagebuch bei chronischen Krankheiten führen
Analoges Herztagebuch zum Ausdrucken
Handy-App für Therapiesicherheit (MyTherapie, nutze ich auch)
Blutdruckdaten-App (nutze ich ebenfalls)
 View More
View More
 View More
View More
 View More
View More
 View More
View More
 View More
View More
 View More
View More
Views: 17
Schlagwörter: Allium sativumAmazon-EmpfehlunganndeedaAntibiotikumapArzneiAsystolieAtemnotAtropinAuswurffraktionAV-BlockAV-Block 3. GradesBauchfettBEBisoprololBlaulichtBlutdruckdatenBradykardieBroteinheitChefarztClindamycinCRT-ImplantationDapaDapagliflozindigitale KrankenakteDispnoeDr. Berit NevriesDr. Jens PlackeDr. Maren OldörpDr. med. Lisa HerrmannDr. med. Rolf KaiserDrama KardiaDSGVOeArztbriefEinheilungsphaseEjektionsfraktionEnergieoptimierungEnteEpikriseFarxigaForxigaFprxigaFranzbranntwein-GelGarnelenGewichtsabnahmeGiftGlobal Longitudinal Strain“GLSGoogle BewertungenHandkäsHandwärmerHerzaussetzerHerzechoHerzechokardiographieHerzfrequenzHerzkranzgefäßerkrankungHerzmuskelHerzmuskelverdickungHerzrhythmusstörungHerzstillstandHerzszintigraphieHerzultraschallHirnblutunghomemonitoringHSMHZMICBImplantationJournalingJulia Tebbe-SimmendingerKardiologieKathederKHKKlinikbewertungenKlinikum Südstadt RostockKnoblauchfahneKnoblauchzeheKodan forteKontrolluntersuchungKrankenbeförderungKrankheitstagebuchLütten-KleinMagnetfeldstärkeMartinshornMedtronicMetamizolMRT-fähigMultimedia-ChipkarteMuster 4MyokardMyokardszintigrafieMyTherapieNephrocare RostockNotfallmedizinNovaminsulfonOÄ Berit NevriesOberärztin Berit NevriesOhnmachtOP-SaalOperationssaalPatientenaufklärungsbogenPerikardergussPräadipositasPulsPulsverhaltenRachenabstrichReizbeantwortungReizleitungsstörungReizschwellenprüfungReizweiterleitungRettungssanitäterRöntgen-ThoraxRostockRostock-EvershagenRTWSandsackScampiSchrittmacherkontrolleSchrittmachersyndromSerena QuadSGLT2-HemmerShrimpsSinusknotenSteadysureScanSynkopeTeslaThieme ComplianceThoraxschmerzenTransthorakale EchokardiographieTTEUrinenteUrinflascheVitaldatenmonitorVUWachstationWahrnehmungsfunktionWIZE life
 Recherche über die Körperstrafe ✋ (14.699)
Recherche über die Körperstrafe ✋ (14.699) Natürlichkeit als Schönheitsideal der Frau (10.804)
Natürlichkeit als Schönheitsideal der Frau (10.804) Powerfrau: Katja Schnabel (7.111)
Powerfrau: Katja Schnabel (7.111) Andi’s Vokabeltrainer Teil 3 (5.493)
Andi’s Vokabeltrainer Teil 3 (5.493) Stramme weibliche Waden … (4.895)
Stramme weibliche Waden … (4.895)Mehr


 Zu meinen Songs als "andi D."
Zu meinen Songs als "andi D." 
Ich bin ein Kind der 50er und 60er. Ich habe eine sogenannte christlich-simultane und altsprachlich-humanistische Schul-Erziehung genossen, inklusive Ohrfeigen. Wir durften aber vorher die Brille absetzen (=christlich-simultan und humanistisch). Ich habe keine Familie mehr, keine echten, über Jahre gewachsene Freunde mehr und spüre inzwischen, wie sich Alterseinsamkeit anfühlt. 2018 habe ich diesen Blog begonnen, um eine Vereinsamung zu verhindern und vielleicht doch noch Menschen kennenzulernen, die so wie ich ticken. Diese Hoffnung habe ich inzwischen allerdings aufgegeben in dieser unruhigen und gefakten Zeit. Ich bin übrigens im Sternzeichen des Schützen geboren und seit 1980 mit Vera-Marleen verheiratet. Hier anklicken und du erfährst mehr über meinen Blog. Die Links zu Spotify + Co zu meinen AI generierten Songs als andi D. findest du über meinen Distributor Distrokid
Ich bin der andiBot - ein ChatBot mit KI - und helfe dir gerne, dich im dauerBlog zurechtzufinden.

Hallo, Gerhard.
Danke für dein Interesse an meinem Blogartikel und dein Feedback.
Bei mir war es ja sozusagen eine Notoperation und ich wurde nicht weiter befragt. Da meine beiden Herzkammern unterschiedlich, also nicht synchron pumpen, haben sich die Ärzte ad hoc für einen Medtronic Serena Quad RNX 608802S mit drei Elektroden entschieden. Meine Hausärztin meinte, das sei der Rolls-Royce unter den Herzschrittmachern und würde so viel kosten, wie ein Kleinwagen. Da ich in der gesetzlichen Krankenversicherung bin, gehe ich nach dieser Erfahrung davon aus, dass die Ärzte nicht den billigsten Typ ausgewählt haben, sondern das Gerät, das für meine Herzrhythmusstörungen und dem “gestörten Kontraktionsablauf bei LSB” am besten geeignet ist. Mein Gerät ist auch MRT-fähig. Ob Home-Monitoring mit meinem System möglich ist, weiß ich nicht ganz sicher, allerdings vermute ich es aufgrund der “SureScan”-Fähigkeit, die in meinem Herzschrittmacherpass ausgewiesen ist. So richtig informiert darüber wurde ich im Krankenhaus darüber nicht. Ich versuche, mir die Informationen aus dem Internet und über die Medtronic-Website zu holen.
Ich wünsche dir für die anstehende Implantation alles Gute.
Falls du weitere Fragen hast, kannst du mich gerne – auch über eMail oder WhatsApp kontakten.
Gruß,
Andi
Sehr interessant Deine Ausführungen bzgl. Herzschrittmacher. Ich soll in 14 Tagen ein CRT-P-System bekommen. Was für einen genauen Typ oder Hersteller weiß ich noch nicht. Die Frage ist für mich nur, kann ich den Typ selbst bestimmen, wenn man Wert auf Homemonitoring und MRT-fähigkeit legt,oder ist auf den billigsten Typ der gesezl. Kasse angewiesen? Mann bekommt weder von Biotronik noch von den anderen Herstellen irgendwelche Infos über Preisrahmen etc. damit man selbst abschätzen kann, ob man sich einen Schrittmacher mit mehr Überwachungsfunktionen leisten kann oder nicht. Hast Du diesbezüglich Infos von Deinem Arzt bekommen?
Gruß Gerhard